
Гипертонус мышц после инсульта лечение. Лечение спастичности после инсульта
Снять спастику после инсульта оказалось чрезвычайно трудно. Дело в возникающем противоречии. Мы упёрто восстанавливали силу и выносливость. Делали это с помощью специальных упражнений с высокой нагрузкой и кучей повторений.
Для лечения спастики это помеха и вред. При снятии спастики нужен расслабляющий массаж и легкие движения в упражнениях. Что бы продолжить восстановление после инсульта надо проводить взаимоисключающие занятия. Но мы придумали простое решение. Сделать две группы занятий.
Первая: для восстановления силы и выносливости. Вторая для лечения спастики, восстановления равновесия и координации. Решение оказалось очень правильным. Правда мы допёрли до него не сразу и некоторое время делали упражнения для снятия спастики вместе с упражнениями на силу и выносливость. Вовремя заметили, что от активных упражнений спастика усиливается.
Что из себя представляет спастика
Проявляется спастика в скованности. Невозможно сделать быстрое или резкое движение. Постоянно напряженные мышцы блокируют свободу
. Чувство словно ты сильно заржавевший Терминатор))).
Напряжение приводит к скорой утомляемости.
Восстановление после инсульта может быть фактически заблокировано спастикой. Трудно восстанавливать навыки, когда конечности словно связаны резинками и всегда находятся в напряженном, неестественном положении. Для снятия спастики после инсульта мы применяем элементарные упражнения. Главное делать их легко, без напряжения.
Спастика мышц — это непроизвольное их сокращение, судороги или спазм вследствие нарушения проводимости нервных импульсов после травмы спинного и головного мозга.
Чаще это состояние проявляется ночью, но так же может существенно затруднить жизнь днем.
Механизм образования спастичности
Основной причиной формирования судорог специалисты называют дисбаланс тормозного влияния двигательных элементов коры головного на клетки в структуре спинного мозга.
Закономерным итогом становится растормаживание тонического рефлекса – формируется мышечная спастика в пораженных травмой конечностях человека.
В нормальном состоянии человеку не приходиться задумываться об очередности производимых в мышцах явлениях: какие из них сначала требуется сократить, затем расслабить – наш мозг довел подобную деятельность до автоматизма.
После инсульта или травмы происходит гибель клеточных элементов, несущих ответственность за специальные тормозящие импульсы в двигательных нейронах головного и спинного мозга. Рефлекторная дуга: конечность – спинной мозг – головной мозг перестает быть единой системой – происходит нарушение координации.
Спазмы формируются далеко не сразу – на протяжении недель , и даже месяцев. Приводит к значительным вторичным изменениям в мышцах и суставах – усиливает отрицательное воздействие парезов на двигательную систему.
Степень выраженности спастики конечностей
Первые признаки начала формирования спастики мышц наблюдаются в первые же сутки после травмы, а в последующем имеют тенденцию к усилению.
Изменяться степень выраженности может под неблагоприятным воздействием негативных факторов, к примеру:
- при изменении эмоциональной настроенности – наличии у человека склонности к депрессивным состояниям;
- при изменении погодных условий – колебание параметров температуры либо освещенности;
- при чрезмерной физической перегрузке, вызванной ранней физической активностью пострадавшего, вопреки рекомендациям врача.
При усилении интенсивности нагрузки на мышечные волокна в конечностях, происходит затруднение их двигательной активности, наблюдаются симптомы болевых ощущений в них, различной степени выраженности.
По степени выраженности спастики различают следующие формы:

Спастика ног в легкой форме проявляется быстрой утомляемостью мышц голеней, ощущение «забитости мышц», от физической деятельности, ходить при этом легче становится на каблуке, затем становится затруднительно потянуть к себе пальцы ног и разогнуть ее в колене.
В тяжелой форме спазма: одна или две ноги фиксируются в согнутом в коленном или тазобедренном суставах, а стопа выворачивается внутрь или наружу. При хождении без специальной обуви или , могут возникнуть деформации или контрактуры.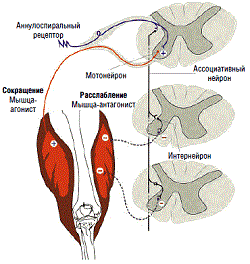
Проявление спастике рук в легкой форме: затруднено разгибание
пальцев и выпрямление руки в локтевом суставе, признаком тяжелой формы является согнутые в локтевом и плечевом суставах, кисть при этом сжата в кулак.
Если спастика присутствует долгое время без лечения, развивается контрактура, то есть сустав фиксируется не в физиологическом для организма состоянии.
В дальнейшем же, спазм будет иметь лишь отрицательное влияние на проведение восстановительных мероприятий. Помимо конечностей, будет ухудшать восстановление и в позвоночнике: повышение тонуса мышц вызывает болевые ощущения в спине – симптомы вертеброгенного радикулита.
Специалисты отмечают: чем раньше было начато адекватное лечение современными препаратами, а также, чем меньше выраженность спастики– тем лучше будет прогноз реабилитационных мероприятий.
Даже, если симптомы значительно выражены, а лечение судорог в силу определенных причин начались в более поздний временной промежуток – уменьшение спастики существенно улучшает общее самочувствие.
Как нужно лечить спастику разными методами
Наиболее важным требованием, предъявляемым к лечению, является его максимально возможная безболезненность, поскольку боль многократно усиливается спастикой.
Важным моментом является и контроль за деятельностью тазовых органов – предупреждение воспалительных проявлений в них, а также своевременно проводить мероприятия по предупреждению возникновения контрактур и .
 Комплекс современного лечения по избавлению от спастики:
Комплекс современного лечения по избавлению от спастики:
- лекарственная тактика (мидокалм, баклофен);
- методики;
- ортезирование;
- хирургическая коррекция.
Комплекс лечения подбирается только индивидуально, в прямой зависимости от локализации очага и степени выраженности спастики. Необходимо учитывать и технические возможности медицинского учреждения.
Спастика после инсульта или травмы головного мозга обязательно требует медикаментозного воздействия. Лечение должно проводиться поэтапно – с постепенным наращиванием лечебной дозы медикаментов, возможно заменой препарата.
 На сегодняшний день востребованы две подгруппы:
На сегодняшний день востребованы две подгруппы:
- Препараты с центральным механизмом воздействия на негативный очаг – торможение рефлекса.
- Препараты периферического воздействия – существенно снижают рефлекс растяжения на уровне элементов спинного мозга: миорелаксанты.
Как и у иных подгрупп даже самых современных препаратов, у вышеперечисленных имеют свои противопоказания, поэтому их назначением должен заниматься только высококвалифицированный специалист невролог.
Ортезирование и гипс
Лечение спастики длительной укладкой конечностей человека, в такое положение, когда мышцы оптимально растянуты, а тоническая рефлекторная активность уменьшена, именуется специалистами ортезированием. Оно способствует снижению гипертонуса в конечностях – патологические симптомы удается многократно уменьшить.
При выраженной спастике рекомендуется даже наложение специальной гипсовой лангеты либо шины – для предотвращения развития контрактуры. Именно шина фиксирует конечность в наиболее приемлемом положении — при котором мышечные волокна располагаются в растянутом положении.
Лечение ортезированием проводится от одного до двух часов, в прямой зависимости от ощущений человека – при усилении болевых ощущений, процедуру заканчивают.
Физиотерапия при скованности мышц
- локальное использование холода – способствует понижению чрезмерных рефлексов и максимальному увеличению объема движений, улучшению деятельности мышц;
- локальное использование тепла – отлично способствует временному понижению тонуса. осуществляется при помощи озокеритовых или парафиновых аппликаций, курс – не менее двадцати процедур;
- нервных окончаний – превосходная методика, позволяющая добиться максимального ответа в пораженных участках, продолжительность лечебного курса назначается специалистом.
ЛФК разработка
 Лечение с помощью упражнений, направленных на оптимальное расслабление волокон в мышцах – давно проверенный, успевший себя отлично зарекомендовать реабилитационный прием лечения спастики.
Лечение с помощью упражнений, направленных на оптимальное расслабление волокон в мышцах – давно проверенный, успевший себя отлично зарекомендовать реабилитационный прием лечения спастики.
Дозированное лечебное растягивание позволяет на пару часов понизить их тонус, максимально увеличить объем движений в пораженных конечностях.
Кинезиотерапевт знает, что снижение тонуса будет наблюдаться лишь определенное время а потому его необходимо эффективно использовать для проведения иных комплексных упражнений, которые были затруднены из-за спастики.
Хирургическое вмешательство определяется специалистом по строго индивидуальным показаниям, когда консервативные методики уже исчерпали себя, а выраженной положительной динамики не наблюдается.
Снять спастику задача важная. Она сильно мешает в повседневной жизни, отнимает силы и сковывает движения. Это мешает восстанавливать утраченные навыки и выносливость. Чтобы полноценно проводить восстановление после инсульта, нужно обязательно вылечить спастику. Мы это выполняем параллельно с остальными задачами.
При комплексном подходе и начале лечебных мероприятий на возможно более раннем этапе, медикаментозного лечения – нормализация мышечного тонуса способствует максимальному ускорению восстановления больного.
В лечении хорошо себя показали такие методы как, миостимуляция,ботокс, конечно лечебная гимнастика, медицинские препараты(мидокалм, баклофен) и щадящая хирургия.
Что такое, причины возникновения спастичности, недопущение и лечение обновлено: Ноябрь 21, 2017 автором: автор
Меня очень часто просят рассказать о спастике после инсульта и о том, как с ней бороться. На этот вопрос до сих пор нет 100%-но универсального ответа. Сегодня я постараюсь ответить на вопросы: как возникает спастика после инсульта и как её лечить медикаментозно.
Что такое спастика после инсульта?
Спастика после инсульта (спастичность мышц) – это гипервозбуждение рефлекса растяжения, возникающего из-за синдрома верхнего мото-нейрона.
Откуда берется спастика после инсульта?
Мышцы человека, не страдающего спастикой после инсульта, во время любого действия (движение, поддержание позы) работают согласованно – одни растягиваются (агонисты), другие сокращаются (антагонисты). Причем, большая часть движений осуществляется бессознательно. Человеку не нужно думать, как изменить тонус мышц, чтобы сделать шаг. Эти процессы происходят автоматически на уровне спинного мозга. Одним из рефлексов, позволяющих бессознательно осуществлять движения — рефлекс растяжения.
Чтобы стало понятно, вспомните прием у невролога.
Врач стучит молотком по рукам и ногам, во время воздействия, руки и ноги самопроизвольно двигаются. Этот процесс обычно особенно нравится пациентам. Но что происходит? Доктор стучит по мышечному сухожилию, в момент воздействия молотка оно растягивается.
Гиперрастяжение сухожилия дает сигнал о том, что нужно запустить мышцы-антагонисты, чтобы растянутую мышцу вернуть в прежнее состояние. Это моментальная реакция, которая выражается в движении рук и ног в ответ на воздействие молотка. Данная рефлекторная дуга замыкается на уровне спинного мозга, в ней не участвует головной мозг. Но в повседневной жизни, во время движения, головной мозг всегда контролирует этот рефлекс.
Если человек не страдает спастикой после инсульта, во время движения (особенно во время резких, быстрых действий) мышцы постоянно растягиваются, но реакции, как при воздействии молотка не происходит. Головной мозг посылает специальные тормозящие импульсы, которые не дают рефлексу гипервозбуждаться. Во время сосудистой катастрофы гибнут клетки, которые посылают эти импульсы и рефлекс выходит из-под контроля. Возникает спастика после инсульта.
Механизм спастики после инсульта
Рефлекс постоянно возбуждается, любое растяжение вызывает нарастание мышечного тонуса и возникновению спастики после инсульта. Мышцы склонные к вялости – растягиваются (разгибатели руки, сгибатели ноги), мышцы склонные к напряжению – напрягаются (сгибатели руки, разгибатели ноги). Это напряжение, повышение мышечного тонуса и является спастикой после инсульта. Мышцы просто не могу расслабиться, т.к. на них постоянно воздействует рефлекс растяжения.
Как бороться со спастикой после инсульта?
На спастику после инсульта нужно обязательно воздействовать медикаментозно.
Медикаментозное лечение спастики после инсульта.
Подбор препаратов, воздействующих на спастику после инсульта, требует терпения. Нужно постепенно наращивать дозу, смотреть, как он воздействует на мышечный тонус. Если не работает – менять, опять наращивать дозу и смотреть.
Существуют 2 группы препаратов, которые могут воздействовать на спастику после инсульта:
Препараты центрального действия – обеспечивают торможение рефлекса посредствам центральной нервной системы.
- небензодиазепиновые транквилизаторы (Диазепам, Клоназепам),
- антиконвульсанты (Финлепсин, Габапентин, Прегабалин),
- альфа-адреномиметики (Клонидин).
У данных препаратов есть один минус – их прием может вызывать седативный эффект, снижение памяти, внимания, интеллекта, головокружение. Это может негативно сказываться на реабилитации. Постепенное наращивание дозы поможет снизить вероятность возникновения этих побочных эффектов.
Препараты периферического действия – “гасят” рефлекс растяжения на уровне спинного мозга. К ним относятся всем известные миорелаксанты (Мидокалм, Сирдалуд, Баклофен). Минус препаратов – общее снижение мышечного тонуса. Т.е. они снижают тонус и в спазмированных, и в растянутых мышцах. Поэтому, их прием должен обязательно сочетаться с гимнастикой.
Лечение спастики инъекциями ботулотоксина.
Следующим этапам воздействия на спастику после инсульта является применение инъекций ботулотоксина (Ботокс, Диспорт, Ксеомин). Это показано, когда тонус очень большой и другие методы не помогают. Ботулотоксин действует на уровне мышцы, блокируя импульсы рефлекса растяжения.
Очень важный момент – после инъекции ботулотоксина в течении 3-х месяцев нужно активно заниматься гимнастикой, иначе эффект будет не стойкий.
Парфенов В.А.
Московская медицинская академия им. И.М. Сеченова
Актуальность проблемы
В России ежегодно регистрируется 300-400 тысяч инсультов, что приводит к наличию более одного миллиона больных, перенесших инсульт. Более чем у половины из них остаются двигательные нарушения, вследствие которых существенно снижается качество жизни и нередко развивается стойкая инвалидность (1).
Двигательные нарушения после перенесенного инсульта чаще всего проявляются гемипарезом или монопарезом конечности с повышением мышечного тонуса по типу спастичности (1,2,9). У больных инсультом спастичность обычно нарастает в паретичных конечностях в течение нескольких недель и месяцев, сравнительно редко (чаще всего при восстановлении двигательных) функций наблюдается спонтанное уменьшение спастичности. Во многих случаях у больных инсультом спастичность ухудшает двигательные функции, способствует развитию контрактуры и деформации конечности, затрудняет уход за обездвиженным больным и иногда сопровождается болезненными мышечными спазмами (2,5,6,9,14).
Восстановление утраченных двигательных функций максимально в течение двух-трёх месяцев с момента инсульта, в дальнейшем темпы восстановления снижаются значительно. Через год после развития инсульта мало вероятно уменьшение степени пареза, однако возможно улучшение двигательных функций и уменьшение инвалидности путём тренировки равновесия и ходьбы, использования специальных приспособлений для передвижения и снижения спастичности в паретичных конечностях (1,2,6,9,14)
Основная цель лечения постинсультной спастичности состоит в улучшении функциональных возможностей паретичных конечностей, ходьбы, самообслуживания больных. К сожалению, в значительной части случаев возможности лечения спастичности ограничиваются только уменьшением боли и дискомфорта, связанного с высоким мышечным тонусом, облегчением ухода за парализованным пациентом или устранением имеющегося косметического дефекта, вызванного спастичностью (2,6,14).
Один из наиболее важных вопросов, который приходится решать при ведении больного с постинсультной спастичностью сводится к следующему: ухудшает или нет спастичность функциональные возможности больного? В целом, функциональные возможности конечности у больного с постинсультным парезом конечности хуже при наличии выраженной спастичности, чем при её лёгкой степени. Вместе с тем у части больных при выраженной степени пареза спастичность в мышцах ноги может облегчать стояние и ходьбу, а её снижение привести к ухудшению двигательной функции и даже к падениям (2,6,14).
Перед тем, как начать лечить постинсультную спастичность, необходимо определить возможности лечения у конкретного больного (улучшение двигательных функций, уменьшение болезненных спазмов, облегчение ухода за пациентом и др.) и обсудить их с больным и (или) его родственниками. Возможности лечения во многом определяются сроками с момента заболевания и степенью пареза, наличием когнитивных расстройств (2,6,14). Чем меньше сроки с момента развития инсульта, вызвавшего спастический парез, тем более вероятно улучшение от лечения спастичности, потому что оно может привести к существенному улучшению двигательных функций, предотвратив формирование контрактур и повысив эффективность реабилитации в период максимальной пластичности центральной нервной системы. При длительном сроке заболевания менее вероятно существенное улучшение двигательных функций, однако можно значительно облегчить уход за больным и снять дискомфорт, вызванный спастичностью. Чем меньше степень пареза в конечности, тем более вероятно, что лечение спастичности улучшит двигательные функции (14).
Лечебная гимнастика
Лечебная гимнастика представляет наиболее эффективное направление ведения больного с постинсультным спастическим гемипарезом, она направлена на тренировку движений в паретичных конечностях и предотвращение контрактур (2,14).
В качестве методов физиотерапии используются лечение положением, обучение пациентов стоянию, сидению, ходьбе (с помощью дополнительных средств и самостоятельно), бинтование конечности, применение ортопедических аппаратов, тепловые воздействия на спастичные мышцы, а также электрическая стимуляция определенных мышечных групп, например разгибателей пальцев кисти или передней большеберцовой мышцы (4).
Больным, имеющим выраженную спастичность в сгибателях верхних конечностей, не следует рекомендовать интенсивные упражнения, которые могут значительно усилить мышечный тонус, например, сжимание резинового кольца или мяча, использование экспандера для развития сгибательных движений в локтевом суставе.
Массаж мышц паретичных конечностей, имеющих высокий мышечный тонус, возможен только в виде легкого поглаживания, напротив, в мышцах антогонистах, можно использовать растирание и неглубокое разминание в более быстром темпе.
Иглорефлексотерапия относительно часто используется в нашей стране в комплексной терапии больных, имеющих постинсультный спастический гемипарез, однако контролируемые исследования, проведенные за рубежом, не показывают существенной эффективности этого метода лечения (10).
Миорелаксанты
В качестве лекарственных средств, принимаемых внутрь для лечения постинсультной спастичности, в клинической практике используются преимущественно баклофен и тизанидин (5-7). Применяемые внутрь антиспастические средства, уменьшая мышечный тонус, могут улучшить двигательные функции, облегчить уход за обездвиженным пациентом, снять болезненные мышечные спазмы, усилить действие лечебной физкультуры и вследствие этого предупредить развитие контрактур. При легкой степени спастичности применение миорелаксантов может привести к значительному положительному эффекту, однако при выраженной спастичности могут потребоваться большие дозы миорелаксантов, применение которых нередко вызывает нежелательные побочные эффекты (2,5-7,14). Лечение миорелаксантами начинают с минимальной дозы, затем её медленно повышают для достижения эффекта. Антиспастические средства обычно не комбинируют.
Баклофен (Баклосан) оказывает антиспастическое действие преимущественно на спинальном уровне.
Препарат представляет аналог гамма-аминомасляной кислоты (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделению возбуждающих аминокислот (глутамата, аспартата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение спастичности.
За свою долгую историю остается препаратом выбора в лечении спастичности спинального и церебрального происхождения.
Баклофен оказывает также центральное анальгезирующее действие и оказывает противотревожный эффект. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 часа после приёма. Баклофен (баклосан) используется при спинальной (спинальная травма, рассеянный склероз) и церебральной спастичности; он эффективен при болезненных мышечных спазмах различного генеза. Баклофен (Баклосан) Начальная доза составляет 5-15 мг в сутки (в один или три приёма), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Максимальная доза баклофена (баклосана) для взрослых составляет 60-75 мг в сутки. Побочные эффекты проявляются сонливостью, головокружением в начале лечения, хотя они имеют четко дозозависимый характер и в дальнейшем могут ослабевать. Иногда возникают тошнота, запор, диарея, артериальная гипотония.
Баклофен можно использоваться интратекально с помощью специальной помпы при спастичности, вызванной различными неврологическими заболеваниями, включая последствия инсульта (8,11,13). Использование баклофеновой помпы в сочетании с лечебной гимнастикой, физиотерапией может улучшить скорость и качество ходьбы у больных с постинсультной спастичностью, способных к самостоятельному передвижению (8). Имеющийся 15-летний клинический опыт применения баклофена интратекально у больных, перенесших инсульт, свидетельствует о высокой эффективности этого метода в уменьшении не только степени спастичности, но и болевых синдромов и дистонических расстройств (13). Отмечено положительное влияние баклофеновой помпы на качество жизни больных, перенесших инсульт (11). Тизанидин – миорелаксант центрального действия, агонист альфа-2 адренергических рецепторов. Препарат снижает спастичность вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга. Препарат обладает также умеренным центральным анальгезирующим действием, эффективен при церебральной и спинальной спастичности, а также при болезненных мышечных спазмах. Начальная доза препарата составляет 2-6 мг в сутки в один или три приёма, средняя терапевтическая доза – 12-24 мг в сутки, максимальная доза – 36 мг в сутки. В качестве побочных эффектов могут отмечаться выраженная сонливость, сухость во рту, головокружение и незначительное снижение артериального давления.
Ботулинический токсин
У больных, перенесших инсульт и имеющих локальную спастичность в паретичных мышцах, можно использовать ботулинический токсин типа А или ботулотоксин (ботокс, диспорт). Использование ботулинического токсина показано, если у больного, перенесшего инсульт, имеется мышца с повышенным тонусом без контрактуры, а также отмечаются боль, мышечные спазмы, снижение объёма движений и нарушение двигательной функции, связанные со спастичностью этой мышцы (2-4,12,14). Действие ботулинического токсина при внутримышечном введении вызвано блокированием нервно-мышечной передачи, обусловленным подавлением высвобождения нейромедиатора ацетилхолина в синаптическую щель.
Клинический эффект после инъекции ботулинического токсина отмечается спустя несколько дней и сохраняется в течение 2-6 месяцев, после чего может потребоваться повторная инъекция. Лучшие результаты отмечаются при использовании ботулинического токсина в ранние сроки (до года) с момента заболевания и легкой степени пареза конечности. Применение ботулинического токсина может быть особенно эффективно в тех случаях, когда имеется эквино-варусная деформация стопы, вызванная спастичностью задней группы мышц голени, или высокий тонус мышц сгибателей запястья и пальцев, ухудшающий двигательную функцию паретичной руки (14). В контролированных исследованиях доказана эффективность диспорта при лечении постинсультной спастичности в руке (3).
В качестве побочных эффектов от использования ботулотоксина могут быть кожные изменения и боли в месте инъекции. Они обычно самостоятельно регрессируют в течение нескольких дней после инъекции. Возможна значительная слабость мышцы, в которую введён ботулотоксин, а также слабость в мышцах, расположенных близко к месту инъекции, локальная вегетативная дисфункция. Однако мышечная слабость обычно компенсируется деятельностью агонистов и не приводит к ослаблению двигательной функции. Повторные инъекции ботулотоксина у части больных дают менее значительный эффект, что связывается с образованием антител к ботулотоксину и блокированием его действия. Ограничение широкого применения ботулинического токсина в клинической практике во многом вызвано его высокой стоимостью.
Хирургические методы лечения
Хирургические операции для уменьшения спастичности возможны на четырёх уровнях - на головном мозге, спинном мозге, периферических нервах и мышцах (2,14). У больных с постинсультной спастичностью они используются редко. Эти методы чаще применяются при детском церебральном параличе и спинальной спастичности, вызванной спинальной травмой.
Хирургические операции на головном мозге включают электрокоагуляцию бледного шара, вентролатерального ядра таламуса или мозжечка и имплантацию стимулятора на поверхность мозжечка. Эти операции используются редко и имеют определённый риск осложнений.
На спинном мозге может быть проведено продольное рассечение конуса (продольная миелотомия) с целью разрыва рефлекторной дуги между передними и задними рогами спинного мозга. Операция применяется при спастичности нижних конечностей, она технически сложна и связана с высоким риском осложнений, поэтому используется редко. Шейная задняя ризотомия может привести к снижению спастичности не только в верхних конечностях, но и в нижних, однако выполняется редко из-за риска осложнений. Селективная задняя ризотомия представляет наиболее частое вмешательства среди операций на спинном мозге и его корешках, она обычно используется при спастичности в нижних конечностях на уровне от второго поясничного до второго крестцового корешка.
Рассечение периферических нервов может устранить спастичность, однако эта операция нередко осложняется развитием болей, дизестезий и нередко требует дополнительной ортопедической операции, поэтому используется редко.
Значительная часть хирургических операций у пациентов со спастичностью различного генеза проводится на мышцах или их сухожилиях. Удлинение сухожилия мышцы или перемещение мышцы уменьшает активность интрафузальных мышечных волокон, снижая тем самым спастичность. Эффект от операции сложно прогнозировать, иногда требуется несколько операций. При развитии контрактуры хирургическое вмешательство на мышцах или их сухожилиях нередко представляет единственный метод лечения спастичности.
Заключение
Лечение постинсультной спастичности представляет актуальную проблему современной неврологии. Ведущую роль в лечении постинсультной спастичности имеет лечебная гимнастика, которая должна начинаться уже с первых дней развития инсульта и быть направлена на тренировку утраченных движений, самостоятельное стояние и ходьбу, а также профилактику развития контрактур в паретичных конечностей.
В тех случаях, когда у больного с постинсультным парезом конечности имеется локальная спастичность, вызывающая ухудшение двигательных функций, можно использовать локальное введение препаратов ботулинического токсина.
В качестве лекарственных антиспастических средств, применяемых внутрь, рекомендуются Баклофен (Баклосан)
и тизанидин, которые способны уменьшить повышенный тонус, облегчить физиотерапевтические занятия, а также уход за парализованным больным. Одним из перспективных методов лечения посинсультной спастичности является введение баклофена интратекально с помощью специальной помпы, эффективность которого активно изучается в последние годы.
ЛИТЕРАТУРА
1. Дамулин И.В., Парфенов В.А., Скоромец А.А., Яхно Н.Н. Нарушения кровообращения в головном и спинном мозге. В кн.: Болезни нервной системы. Руководство для врачей. Под ред. Н.Н. Яхно. М.: Медицина, 2005, Т.1., С. 232-303.
2. Парфенов В.А.. Спастичность В кн.: Применение ботокса (токсина ботулизма типа А) в клинической практике: руководство для врачей / Под ред. О.Р. Орловой, Н.Н. Яхно. – М.: Каталог, 2001 – С. 91-122.
3. Bakheit A.M., Thilmann A.F., Ward A.B. et al. A randomized, double-blind, placebo-controlled, dose-ranging study to compare the efficacy and safety of three doses of botulinum toxin type A (Dysport) with placebo in upper limb spasticity after stroke // Stroke. – 2000. – Vol. 31. – P. 2402-2406.
4. Bayram S., Sivrioglu K., Karli N. Et al. Low-dose botulinum toxin with short-term electrical stimulation in poststroke spastic drop foot: a preliminary study // Am J Phys Med Rehabil. – 2006. - Vol. 85. – P. 75-81.
5. Chou R., Peterson K., Helfand M. Comparative efficacy and safety of skeletal muscle relaxants for spasticity and musculoskeletal conditions: a systematic review. // J Pain Symptom Manage. – 2004. – Vol. 28. – P.140–175.
6. Gallichio J.E. Pharmacologic management of spasticity following stroke. // Phys Ther 2004. – Vol. 84. – P. 973–981.
7. Gelber D. A., Good D. C., Dromerick A. et al. Open-Label Dose-Titration Safety and Efficacy Study of Tizanidine Hydrochloride in the Treatment of Spasticity Associated With Chronic Stroke // Stroke. – 2001. - Vol.32. – P. 1841-1846.
8. Francisco G.F., Boake C. Improvement in walking speed in poststroke spastic hemiplegia after intrathecal baclofen therapy: a preliminary study // Arch Phys Med Rehabil. – 2003. – Vol. 84. – P. 1194-1199.
9. Formisano R., Pantano P., Buzzi M.G. et al. Late motor recovery is influenced by muscle tone changes after stroke // Arch Phys Med Rehabil. – 2005. – Vol. 86. – P.308-311.
10. Fink M., Rollnik J.D., Bijak M. Et al. Needle acupuncture in chronic poststroke leg spasticity // Arch Phys Med Rehabil. - 2004. – Vol. 85. – P.667-672.
11. Ivanhoe C.B., Francisco G.E., McGuire J.R. et al. Intrathecal baclofen management of poststroke spastic hypertonia: implications for function and quality of life // Arch Phys Med Rehabil. – 2006. – Vol. 87. – P. 1509-1515.
12. Ozcakir S., Sivrioglu K. Botulinum toxin in poststroke spasticity // Clin Med Res. – 2007. – Vol. 5. – P.132-138.
13. Taira T., Hori T. Intrathecal baclofen in the treatment of post-stroke central pain, dystonia, and persistent vegetative state // Acta Neurochir Suppl. – 2007. – Vol.97. – P. 227-229.
14. Ward A.B. A summary of spasticity management – a treatment algorithm // Eur. J. Neurol. – 2002. – Vol. 9. – Suppl.1. – P. 48-52.
Ранее это слово было мне незнакомо. Спастика напоминает скованность в сильно-сильно замерзших руках, когда есть желание пошевелить пальцами, а не получается. Плюс к этому их еще сводит и корёжит.
Когда началось моё восстановление после инсульта, такое состояние было фактически во всем теле. Особенно сильно в левой стороне. Я был почти полностью парализован, но не большие движения всё же выходило делать. Они получались, словно в сгущеном молоке. Туго, коряво и очень медленно. В руках, пальцах, постоянно присутствовало напряжение. Оно не проходило ни на минуту, даже в спокойном состоянии и не позволяло сделать нормальные движения. Руки непроизвольно принимали не естественное положение. Левая отводилась сама в сторону от тела. Правая сгибалась в локте и подтягивалась к груди. Я сильно уставал физически и морально от того, что не мог расслабиться. Только в положении лёжа было проще. Но стоило сесть, тут же мышцы тела и конечностей напрягались, как ненормальные. От излишнего напряжения я опять быстро уставал. Получалось просидеть одну-две минуты и силы заканчивались.
Спастика не давала возможности делать тонкие и точные движения. Например, если мне протягивали чашку с водой, не получалось ее взять. Не «попадал» в нее, промахивался. Когда чашку мне вкладывали в руку, то не мог её удержать и обхватить пальцами. Они не сжимались. При этом напряжение в руке было нереальное. Вся эта канитель дико выматывала. Снять спастику сразу во всех конечностях, задача не реальная. Уж больно она масштабная. И мы, как всегда разбили трудную задачу на простые фрагменты, которые стали выполнимыми. Решили разделить лечение спастики на куски:
СПАСТИКА РУК.
СПАСТИКА НОГ.
Стало проще. В процессе занятий я заметил, что уменьшение спастики в левой руке сопровождалось не большим облегчением в правой и в ногах. Связь не значительная, но заметная. Мы делали упражнения и массажи равномерно и для левых и для правых конечностей. Хотя спастика была значительно сильнее в левой части тела. Со временем всё сравнялось. Такой подход оказался правильным.
Снять спастику получилось комплексом из гимнастик и массажей.
КРАЙНЕ ВАЖНО!
Начать с минимальных движений.
Не давать больших нагрузок во время упражнений.
Делать минимальное количество повторений.
Не делать активный и сильный массаж. Только лёгкие прикосновения.
Не добавлять и не повышать тонус мышц.
Научиться расслаблять мышцы и снимать в них напряжение.
Не делать гимнастику для снятия спастики на усталости.
Заниматься только с утра.
Проводя восстановление после инсульта, я привык к тому, что простых задач не бывает. Но снятие спастики оказалось сверх трудной работой. Дело в противоречии выполняемых задач. После инсульта мне требовалось восстанавливать силу мышц всего тела. То есть много и упорно заниматься. Но при этом надо лечить спастику. А для этого нагрузки и тренировки выносливости, помеха. Получается первое исключает второе. Мы решили эту головоломку чередуя занятия. Один день: массаж + гимнастика для снятия спастики + упражнения для восстановления равновесия и координации. Для этого не требуется много сил, нагрузка не велика. На следующий день: силовые упражнения + на выносливость. И так по очереди.
В данный момент спастику удалось снять. Есть остатки, но они не мешают. В движения вернулась свобода и легкость. Ушло напряжение. Прошли боли и усталость в мышцах. Стал тратить меньше сил на движения. Это позволило плавно увеличить нагрузку на утренних зарядках.
Что бы восстановление после инсульта дало хорошие результаты, приходиться соблюдать такой режим. Постепенно я набираюсь сил и повышаю выносливость. Теперь могу проводить занятия в один день. С утра делаю зарядку с силовыми упражнениями. Во второй половине дня гимнастики и массажи для снятия спастики + упражнения для равновесия и координации. Пол дня, между занятиями, вполне хватает, для отдыха.
Упражнения для снятия спастики в:
СПАСТИКА РУК.
Для цитирования:
Широков Е.А. Инсульт и мышечный гипертонус // РМЖ. 2011. №15. С. 963
Острые нарушения мозгового кровообращения (ОНМК) составляют одну из наиболее актуальных проблем современной медицины. Число больных, перенесших инсульт, в РФ увеличивается и в настоящее время превышает 1 млн. человек . Наиболее значительные последствия сосудистых мозговых катастроф связаны с нарушениями движений. Парезы и параличи, нарушения координации движений требуют комплексных реабилитационных мероприятий, направленных на восстановление навыков самообслуживания и социальной адаптации. Восстановление утраченных двигательных функций происходит довольно активно в течение первых месяцев после мозгового удара, в дальнейшем темпы восстановления снижаются. Как правило, уже первые недели восстановительного периода характеризуются заметным уменьшением степени пареза, увеличением силы и объема движений. Однако в этот период у многих больных возникает другая проблема - нарушения мышечного тонуса. Нарас-тает спастичность (С), которая существенно ограничивает результаты реабилитации и нередко становится препятствием к восстановлению двигательной активности. Тонус повышается в разных мышцах в различной степени. Это приводит к тому, что рука приобретает устойчивое положение со сгибанием в локтевом суставе и лучезапястном суставе. Нога при центральных параличах, важным признаком которых является гипертонус, напротив, чаще всего оказывается разогнутой. Спастичность приводит не только к формированию устойчивых патологических поз, но и способствует патологическим изменениям в суставах. Как правило, больные страдают от артрозов и анкилозов, болей в суставах не меньше, чем от парезов.
Развитие С при повреждениях структур центральной нервной системы связывают со снижением тормозных влияний на спинальные мотонейроны . Сни-жение тормозных влияний на спинальные структуры объясняется комбинированным поражением пирамидных и экстрапирамидных путей головного мозга, при этом важную роль в развитии спастичности отводят повреждению кортико-ретикуло-спинального тракта . В условиях ослабления кортикоспинальных стимулов, как правило, можно наблюдать и дисфункцию экстрапирамидной системы. Одним из ведущих механизмов формирования С следует считать растормаживание тонического рефлекса растяжения. Возникающие при мышечной гипертонии вторичные изменения в мышцах, сухожилиях и суставах усиливают двигательные расстройства, в связи с этим сопротивление пассивному движению зависит не только от нарушений мышечного тонуса, но и от изменений мышц, в которых часто можно обнаружить признаки атрофии. Изолиро-ван-ное поражение пирамидного пути, как правило, не вызывает гипертонуса, а приводит лишь к парезу. Однако при ОНМК обычно возникает поражение не только пирамидного пути, но и других структур, таких как кортико-ретикуло-спинальный тракт, что и приводит к неизбежным нарушениям мышечного тонуса. Если постинсультный парез сохраняется в течение длительного времени (несколько месяцев и более), то могут возникнуть структурные изменения сегментарного аппарата спинного мозга (укорочение дендритов мотонейронов и коллатеральный спрутинг афферентных волокон, входящих в состав задних корешков), которые способствуют устойчивой перестройке двигательного стереотипа . Этому способствуют вторичные изменения в мышцах, сухожилиях и суставах, которые усиливают сопротивление, возникающее в мышце при ее растяжении . Знания о патогенезе тонических расстройств, возникающих в связи с ОНМК, необходимы для понимания механизмов действия лекарств, большинство из которых имеют так называемый центральный механизм действия.
Обнаружить первые признаки нарастающих мышечно-тонических расстройств удается уже в первые часы после инсульта. Нередко они характеризуются снижением мышечного тонуса. Однако через несколько дней спастичность становится заметной и нарастает вместе с восстановлением движений. Функци-ональ-ное состояние мускулатуры, мышечный тонус оцениваются при стандартном неврологическом осмотре больного, в процессе наблюдения за активными движениями, при пассивных изменениях положения в пространстве частей тела. Спастичность характеризуется повышением мышечного тонуса, препятствующим расширению объема движений. Каждый раз при выполнении простейших движений больному приходится преодолевать сопротивление напряженных мышц, что усугубляет картину пареза или паралича. Характерным клиническим признаком С является ее изменение в процессе исследования - тонус возрастает при пассивном растяжении мышцы, причем увеличение мышечного сопротивления напрямую зависит от скорости пассивного движения. Частым признаком, выявляющим дистонию, является неравномерность мышечного тонуса во время сгибания и разгибания конечности - феномен «складного ножа». Степень нарушений мышечного тонуса может существенно изменяться в течение дня, под влиянием внешних и внутренних факторов (погоды, эмоционального состояния больного, температуры окружающей среды). Для больных, перенесших инсульт, характерно изменение тонуса в зависимости от положения конечности, физической нагрузки, ее характера и интенсивности. Гипертонус может задержать восстановление после инсульта, поскольку при выраженных мышечных дистониях повседневная активность больного ограничивается пределами постели: при любых попытках перейти в вертикальное положение - стойкое напряжение мышц препятствует перемещению и заставляет больного вновь вернуться в горизонтальное положение. Возникают и другие осложнения постинсультного периода — ограничение подвижности в суставах, артроз-артриты и связанные с ними болевые синдромы. Мышечная дистония оказывает существенное влияние на статику позвоночника, что в некоторых случаях становится самостоятельной проблемой (люмбалгии, торакалгии, вертеброгенные радикулопатии). Один из наиболее важных вопросов, который приходится решать при ведении пациента с постинсультной спастичностью, сводится к следующему: ухудшает или нет высокий мышечный тонус функциональные возможности пациента? В целом функциональные возможности конечности у пациентов с постинсультным парезом конечности хуже при наличии выраженной спастичности, чем при ее легкой степени. Вместе с тем у части пациентов при выраженной степени пареза спастичность в мышцах ноги может облегчать стояние и ходьбу, а ее снижение привести к ухудшению двигательной функции и даже падениям . Перед тем как начать коррекцию гипертонуса, необходимо определить возможности лечения в данном конкретном случае (улучшение двигательных функций, уменьшение болезненных спазмов, облегчение ухода за пациентом и др.) и обсудить их с пациентом и (или) его родственниками. Возможности лечения во многом определяются сроками с момента заболевания и степенью пареза, наличием когнитивных расстройств . Чем меньше сроки с момента инсульта, вызвавшего спастический парез, тем более вероятно улучшение. При длительном сроке заболевания менее вероятно существенное улучшение двигательных функций, однако можно значительно облегчить уход за больным и снять дискомфорт, вызванный С. Чем меньше степень пареза в конечности, тем более вероятно, что лечение улучшит двигательные функции . Для клинической оценки мышечного тонуса и контроля эффективности лечения в практических целях используется модифицированная шкала Эшуорта (табл. 1).
Принципы коррекции спастичности в постинсультом периоде основаны на следующих положениях:
- патологически повышенный тонус мышц следует снижать во всех случаях для предупреждения необратимых изменений в мышцах и суставах и ускорения процесса реабилитации;
- лечение необходимо начинать как можно раньше, при появлении первых признаков С;
- длительность лечения определяется восстановлением двигательной активности больного.
Лекарственная терапия мышечных дистоний у больных, перенесших инсульт, основана на применении миорелаксантов. Перед назначением миорелаксантов необходимо установить, насколько повышение мышечного тонуса затрудняет движения. В некоторых случаях (особенно в раннем восстановительном периоде) гипертонус помогает больному сохранять опору на паретичную конечность - тогда назначение миорелаксантов может быть отсрочено. Однако эта особенность, как правило, требует внимания в течение короткого периода времени - во время первых попыток больного восстановить навыки ходьбы. В дальнейшем снижение мышечного тонуса играет более важную роль в программах комплексной реабилитации, поскольку позволяет расширить объем движений.
Чаще всего для лечения спастических синдромов используется толперизон. По своей химической структуре препарат близок к лидокаину. В основе действия лекарства — блокада полисинаптических спинномозговых рефлексов. Кроме того, препарат оказывает центральное холинолитическое действие, обладает спазмолитической и умеренной сосудорасширяющей активностью. Толперизон снижает повышенный мышечный тонус и ригидность мышц при спастических парезах, улучшает произвольные активные движения, нормализует периферическое кровообращение, обладает мембраностабилизирующим, местноанестезирующим действием. Его применение в адекватных дозах приводит к усилению местного кровообращения. Основным противопоказанием к применению является миастения и непереносимость лидокаина. Обычно начало лечения приходится на 2-3-ю неделю инсульта - период активизации больного. При появлении первых признаков спастичности назначают 50-100 мг препарата в сутки, что в большинстве случаев облегчает движения. В более поздние периоды заболевания, с формированием стойких спастических парезов, требуются и более высокие дозы миорелаксантов. В тяжелых случаях нарастающей спастичности используется внутримышечное введение препарата по 100 мг 2 раза в сутки. Таблетки по 50 и 150 мг позволяют действовать в широком диапазоне терапевтических доз для достижения необходимого эффекта. Сосудорасширяющее действие толперизона может оказаться полезным при выраженных атеросклеротических изменениях сосудов нижних конечностей. Пре-парат хорошо сочетается с нестероидными противовоспалительными средствами. Важно отметить, что препарат не вызывает общей мышечной слабости. Седатив-ным эффектом толперизон не обладает.
Для коррекции спастичности различного генеза используются и другие средства: тизанидин, баклофен, дантролен и бензодиазепины. Основанием для применения этих антиспастических средств (или миорелаксантов) служат результаты двойных слепых плаце-бо-контролируемых рандомизированных исследований, показавших безопасность и эффективность этих лекарственных средств . Анализ исследований, посвященных сравнению использования различных антиспастических средств при разнообразных неврологических заболеваниях, сопровождающихся спастичностью, показал, что тизанидин, баклофен и диазепам примерно в одинаковой степени способны уменьшить спастичность .
У пациентов, перенесших инсульт и имеющих локальную спастичность в паретичных мышцах, можно использовать ботулинический токсин типа А или ботулотоксин. Действие ботулинического токсина при внутримышечном введении вызвано блокированием нерв-но-мы-шечной передачи. Клинический эффект после инъекции ботулинического токсина отмечается спустя несколько дней и сохраняется в течение 2-6 месяцев, после чего может потребоваться повторная инъекция. Лучшие результаты отмечаются при использовании ботулинического токсина в ранние сроки (до года) с момента заболевания и при легкой степени пареза конечности. Применение ботулинического токсина может быть особенно эффективно в тех случаях, когда имеется деформация стопы, вызванная спастичностью задней группы мышц голени, или высокий тонус мышц сгибателей запястья и пальцев, ухудшающий двигательную функцию паретичной руки . Повторные инъекции ботулотоксина у части больных дают менее значительный эффект, что связывается с образованием антител к ботулотоксину и блокированием его действия. Ограничение широкого применения ботулинического токсина в клинической практике во многом вызвано высокой стоимостью препарата.
Лечение миорелаксантами начинают с минимальной дозы, затем ее медленно повышают для достижения эффекта. Антиспастические средства обычно не комбинируют.
Возможно и хирургическое пособие при постинсультной спастичности. Хирургические операции для уменьшения спастичности возможны на четырех уровнях - на головном мозге, спинном мозге, периферических нервах и мышцах . Хирургические операции на головном мозге включают электрокоагуляцию бледного шара, вентролатерального ядра таламуса или мозжечка и имплантацию стимулятора на поверхность мозжечка. На спинном мозге может быть проведено продольное рассечение конуса (продольная миелотомия) с целью разрыва рефлекторной дуги между передними и задними рогами спинного мозга. Опера-ция применяется при спастичности нижних конечностей, она технически сложна, связана с высоким риском осложнений, а поэтому используется редко. Зна-чи-тельная часть хирургических операций у пациентов со спастичностью различного генеза проводится на мышцах или их сухожилиях. При развитии контрактуры хирургическое вмешательство на мышцах или их сухожилиях нередко представляет единственный метод лечения спастичности.
Итак, лекарственная коррекция мышечных дистоний проводится в основном миорелаксантами, но в необходимых случаях для снижения мышечного тонуса возможно применение представителей других лекарственных групп, действующих на разные уровни патологического процесса. В каждом конкретном случае схема лечения и дозы лекарственных средств определяются индивидуально.
Необходимо отметить, что коррекция мышеч-но-тонических нарушений достигается комплексным лечением, которое включает правильно организованную и систематичную лечебную физкультуру, массаж, рефлексотерапию . Больным, перенесшим инсульт, обычно рекомендуются упражнения нескольких видов. Исполь-зу-ются так называемые общетонизирующие и дыхательные упражнения (способствующие улучшению общего состояния организма), упражнения для улучшения координации и равновесия, для восстановления силы парализованных мышц, а также приемы для уменьшения мышечного тонуса. Наряду с лечебными упражнениями используют также укладки или лечение положением, при котором больного специальным образом укладывают в постели так, чтобы создать наилучшие условия для восстановления функций его руки и ноги .
Литература
1. Гусев ЕИ. Проблема инсульта в России. Журнал неврологии и психиатрии им. С.С.Корсакова (ИНСУЛЬТ приложение к журналу).2003; 9: 3-7.
2. Парфенов В.А. Спастичность в кн.: Применение ботокса (токсина ботулизма типа А) в клинической практике: руководство для врачей. Под ред. О.Р. Орловой, Н.Н. Яхно. - М.: Каталог, 2001 - с. 108-123.
3. Formisano R., Pantano P., Buzzi M.G. et al. Late motor recovery is influenced by muscle tone changes after stroke // Arch Phys Med Rehabil. - 2005; 86: 308-11.
4. Широков Е.А. Сирдалуд в комплексной терапии хронических болевых синдромов//РМЖ, 2006; 4:240-242.
5. Coward D.M. Tizanidine: Neuropharmacology and mechanism of action. //Neurology. 1994;11 (9): S6-S11.
6. Хатчинсон Д.Р. Тизадинин с модифицированным высвобождением (обзор).//РМЖ, 2007;12: 1- 4.
7. Кадыков А.С. Реабилитация после инсульта. М.: Издательство «Миклош». - 176 с.
8. Gelber D. A., Good D. C., Dromerick A. et al. Open-Label Dose-Titration Safety and Efficacy Study of Tizanidine Hydrochloride in the Treatment of Spasticity Associated With Chronic Stroke // Stroke. 2001; 32: 2127-31.
9. Камчатнов П.Р. Спастичность — современные подходы к терапии. http://www.medlinks.ru/article.php?sid=20428
10. Bakheit A.M., Thilmann A.F., Ward A.B. et al. A randomized, double-blind, placebo-controlled, dose-ranging study to compare the efficacy and safety of three doses of botulinum toxin type A (Dysport) with placebo in upper limb spasticity after stroke // Stroke. 2000; 31: 2402-06.
11. Francisco G.F., Boake C. Improvement in walking speed in poststroke spastic hemiplegia after intrathecal baclofen therapy: a preliminary study // Arch Phys Med Rehabil. 2003; 84: 1194-9.
12. Ward A.B. A summary of spasticity management - a treatment algorithm // Eur. J. Neurol. 2002; 9(1): 48-52.